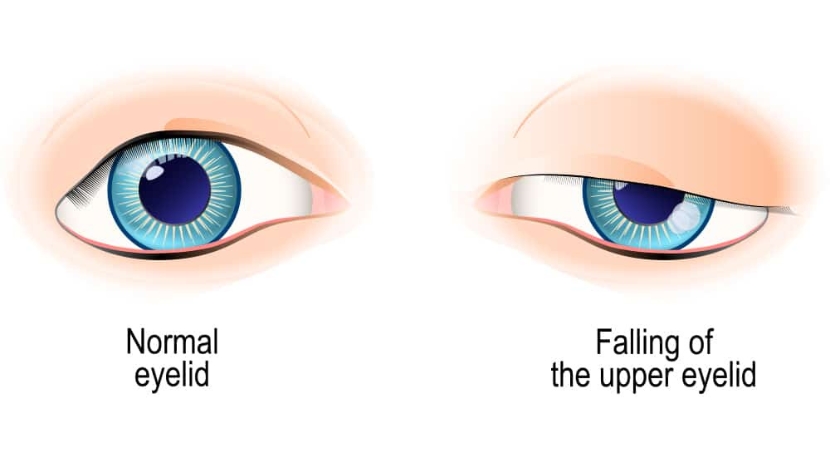
Офтальмологическое заболевание, известное как блефароптоз, приводит к тому, что верхнее веко нависает ниже, чем должно. Верхнее веко обычно закрывает роговицу на 1-2 миллиметра. Блефароптоз заставляет веко закрываться еще больше, ухудшая зрение. Чтобы видеть четко, человеку с этой проблемой может потребоваться вручную приподнять веко.
Когда глаз находится в первичном взоре, блефароптоз означает аномально низко расположенный верхний край века. Как правило, верхняя часть роговицы прикрыта 1-2 мм верхнего века. Дерматохалазис, или избыток кожи на верхнем веке, является отличительным признаком, который может сосуществовать с блефароптозом. Поскольку хирургическое лечение дерматохалазиса и блефароптоза отличается, их необходимо идентифицировать.
Причины Блефароптоза
Возможны как врожденный, так и приобретенный блефароптоз.
Врожденный Блефароптоз
Изолированный локализованный миогенный дисгенез levator palpebrae superioris обычно является причиной врожденного птоза. Очень небольшой процент случаев врожденного блефароптоза может быть вызван хромосомными или генетическими аномалиями, а также неврологической дисфункцией.
Телекантус, врожденный птоз, маленькие пальпебральные щели и epicanthus inversus являются отличительными признаками синдрома блефарофимоза.
Врожденный паралич третьего черепного нерва.
Врожденный синдром Хорнера проявляется легким птозом, миозом, ангидрозом и гетерохромией.
Из-за неправильной иннервации ипсилатеральной элеваторной мышцы от двигательного нерва к наружной птеригоидной мышце развивается синдром подмигивания челюсти Маркуса Ганна. Пациенты поднимают веки во время жевания или после перемещения челюсти в противоположную сторону.
Приобретенный Блефароптоз
Преобладающий вариант приобретенного блефароптоза - апоневротический. Растяжение, дегисценция или десенсибилизация апоневроза леватора может вызвать апоневротический блефароптоз. Когда у пациентов наблюдается апоневротический блефароптоз, его также называют инволюционным птозом, поскольку анатомические изменения носят возрастной характер. К менее распространенным причинам приобретенного блефароптоза относятся миогенные, нейрогенные, травматические и механические факторы.
Миастения гравис, хроническая прогрессирующая наружная офтальмоплегия, окулофарингеальная мышечная дистрофия и миотоническая дистрофия относятся к числу заболеваний, которые могут вызывать миогенный блефароптоз.
Синдром Хорнера, форма паралича третьего нерва, может вызывать нейрогенный блефароптоз.
После разрыва века может произойти рассечение элеваторов верхнего века или нарушение нейронной цепи, что может привести к травматическому блефароптозу.
Образование на веке, такое как нейрофиброма или гемангиома, или рубцовая деформация в результате инфекции или операции могут вызвать механический птоз.
Патофизиология блефароптоза
Верхний леватор пальпебрае и мышца Мюллера - это мышцы, поднимающие верхние веки. Верхний леватор пальпебрае берет начало от вершины орбиты, продолжается кпереди и в виде апоневроза переходит в нижнюю часть связки Уитнала. Передняя часть тарзальной пластинки принимает апоневроз. Складка верхнего века образована прикреплениями, которые она посылает к коже. Полосатая мышца, levator palpebrae superioris, иннервируется верхним отделом глазодвигательного нерва. Эта мышца служит основным элеватором верхнего века. В нижнем отделе levator superioris берет начало мышца Мюллера, гладкая мышца с симпатической иннервацией. Она тянется на длину около 12 мм, прикрепляется к тарзальной границе и поднимает верхнее веко примерно на 2 мм. Повреждение одной или обеих мышц, поднимающих верхнее веко, приводит к блефароптозу.
Симптомы блефароптоза
История болезни
Пациенты обычно отмечают, что пораженный глаз уменьшен в размерах, выглядит истощенным, имеет ограниченный диапазон зрения, и у них болит голова. Приобретенный блефароптоз может возникнуть в любом возрасте, но у пожилых людей он встречается чаще. С рождения проявляется врожденный блефароптоз. Блефароптоз не имеет предрасположенности к какой-либо одной расе или полу. Необходима дополнительная информация о начале птоза, усугубляющих или смягчающих факторах, семейном анамнезе птоза, недавних инъекциях ботулотоксина, истории травм или глазных операций. Анамнез обычно дает очень полную информацию о причинах блефароптоза. Для предотвращения возможных осложнений после операции крайне важно выяснить, принимал ли пациент антикоагулянты, есть ли в семейном анамнезе злокачественная гипертермия и сердечные заболевания.

Признаки блефароптоза
Необходимо документальное подтверждение аномалии рефракции и остроты зрения. Следует обратить внимание на положение бровей и избыток кожи на веках. Важен тщательный внешний осмотр и пальпация орбитального ободка и век. Масса века может утяжелить веко, что приведет к блефароптозу. Перед применением глазных капель необходимо принять следующие меры:
Пространство между верхним и нижним веком, расположенное вертикально относительно центра зрачка, называется пальпебральной трещиной.
Расстояние между краем верхнего века и центром светового рефлекса зрачка при первичном взгляде называется краевым рефлекторным расстоянием-1 (КРД-1).
Расстояние между линией нижнего века и центром светового рефлекса зрачка при первичном взгляде называется краевым рефлекторным расстоянием-2 (КРД-2).
Когда лобная мышца пассивно держится у брови, функция подъема - это расстояние, которое проходят веки от положения взгляда вниз до положения взгляда вверх. Измерение более 10 мм считается отличным, а измерение 0-5 мм - плохим.
Наличие складки века и ее высота
Если у пациента односторонний блефароптоз, необходимо вручную приподнять пораженное веко, а контралатеральное веко оценить на предмет наличия феномена Херринга или маскированного блефароптоза.
Осмотр пациента необходим для выявления лагофтальма, проптоза или энофтальма, а также наличия феномена Белла. Поскольку у некоторых пациентов с блефароптозом может быть ограничена подвижность глаз, как, например, при миастении гравис и хронической прогрессирующей наружной офтальмоплегии, необходимо оценить подвижность глаз. Важно обследовать пациентов с врожденным блефароптозом на предмет синдрома подмигивания челюстью Маркуса Ганна. Необходимо проверить несоответствие размеров радужки и зрачка разных глаз на наличие синдрома Хорнера.
Очень важно проверить роговицу, слезный мениск и время распада слезы с помощью окрашивания флуоресцеином, чтобы убедиться в наличии сухого глаза. Мюллерову мышцу можно стимулировать с помощью симпатомиметических глазных капель. Если наблюдается положительная реакция, для лечения птоза может быть использована резекция конъюнктивы с мышцей Мюллера.
Диагностика Блефароптоза
Для большинства пациентов достаточно клинического осмотра. Обычно проверяются поля зрения, чтобы продемонстрировать влияние блефароптоза на периферическое зрение. Для выявления источника блефароптоза в небольшом количестве случаев требуются лабораторные и визуализационные исследования.
Лабораторный тест
Пациентам с подозрением на миастению гравис может быть назначена электромиография по одному волокну, тест с хлоридом крупного фония (Tensilon) и анализ на антитела к ацетилхолиновым рецепторам в сыворотке крови.
Электрокардиограммы, электроретинограммы, электромиограммы и митохондриальные анализы должны быть рассмотрены у пациентов со стойкой прогрессирующей наружной офтальмоплегией.
Диагностическая визуализация
Пациенты с блефароптозом и неврологическими нарушениями должны пройти визуализационные исследования головного мозга, орбит и цереброваскулярной системы. Пациентам с блефароптозом, у которых предполагается воспалительное или инфильтративное заболевание орбиты, следует провести КТ или МРТ орбиты. Необходимо провести визуализацию головы и шеи для выявления приобретенного синдрома Хорнера.
Лечение Блефароптоза
Хирургия является основным методом лечения блефароптоза. Наблюдение рекомендуется только в легких случаях врожденного птоза, когда отсутствуют амблиопия, косоглазие и аномальное положение головы. Операция проводится как можно скорее, если есть вероятность развития амблиопии, косоглазия или значительного аномального положения головы. Блефароптоз может быть исправлен хирургическим путем в любое время, чтобы улучшить поле зрения или внешний вид.
Если блефароптоз указывает на системное заболевание, такое как миастения гравис или болезнь Кернса-Сейра, следует обратиться к соответствующему врачу для дальнейшего лечения. Прежде чем прибегать к хирургическому вмешательству, рекомендуется собрать внешние фотодокументы.
Медицинское лечение
Состояние пациентов с миастенией гравис может улучшиться при медицинском обслуживании. У некоторых пациентов симпатомиметические глазные капли местного действия, такие как апраклонидин и фенилэфрин, обеспечивают кратковременное, преходящее приподнимание верхнего века. В июле 2020 года FDA одобрило применение топического оксиметазолина гидрохлорида (0,1%) для лечения блефароптоза.
Хирургия при Блефароптозе
В зависимости от тяжести состояния врожденный птоз может быть исправлен хирургическим путем в любом возрасте. Раннее вмешательство необходимо, если есть вероятность развития амблиопии или тяжелого аберрантного положения головы. Существуют различные хирургические методы коррекции блефароптоза. Выбор оптимальной процедуры зависит от цели лечения, основного диагноза, предпочтений хирурга и уровня функции леваторов. Пациенты должны понимать, что достижение симметрии является сложной задачей. Пациенты с сухостью глаз, сниженной чувствительностью роговицы, отсутствием феномена Белла, двойным элевационным параличом или прогрессирующей наружной офтальмоплегией должны быть предельно осторожны, чтобы предотвратить послеоперационную экспозиционную кератопатию. При наличии блефароптоза в первую очередь следует лечить косоглазие пациента.
Мускулоконъюнктивальная резекция по Мюллеру
Пациенты с легким или умеренным блефароптозом апоневроза (у таких пациентов очень хорошая функция леватора) могут получить пользу от этого подхода. Даже при сильной функции мышц элеватора эта процедура не очень хорошо работает у пациентов с врожденным блефароптозом, поскольку мышца элеватора пальпебра аномальна. Положительная реакция на топические симпатомиметические глазные капли служит надежным предиктором успеха этого вида хирургии. По сравнению с другими хирургическими методами, этот имеет наименьшую вероятность изменения формы века.
Для коррекции блефароптоза на 1 мм от вершины верхнего тарзального кончика определяют конъюнктиву и мышцу Мюллера со стороны конъюнктивы, зажимают определенную область конъюнктивы и мышцы Мюллера. Чтобы удалить ткани над зажимом, непрерывный шов вводится под зажим и выводится наружу через кожу по обе стороны от определенной области.
Метод коррекции птоза Фазанеллы-Сервата аналогичен. Однако при этом необходимо удалить конъюнктиву, мышцу Мюллера и часть верхней тарзусы. Более сильный подъем достигается за счет включения в резекцию части тарзальной пластины. Не следует удалять тарзус чрезмерно, так как это может нарушить структурную целостность века.
Продвижение или резекция леватора
В зависимости от степени блефароптоза эта процедура предполагает укорочение апоневроза леватора. Пациенты с хорошей и приемлемой функцией леватора (>5 мм) могут извлечь из нее пользу.
Для проведения процедуры используется разрез в складке века. Преапоневротический жир втягивается из апоневроза леватора при открытии орбитальной перегородки. Апоневроз леватора отделяется от предплюсны, когда мышца локализована, и затем можно приступить к рассечению между апоневрозом леватора и мышцей Мюллера. Затем апоневроз леватора продвигается вперед и/или удаляется и временно прикрепляется к предплюсне с помощью одной-трех нитей и частичной толщины укусов. Степень блефароптоза определяет степень продвижения и/или удаления. В этот момент, если пациент находится в сознании, проверяется высота и форма века. После достижения необходимой высоты и формы тарзальные ламеллярные укусы постоянно подтягиваются. Для восстановления складки кожа закрывается путем введения части апоневроза леватора.
Фронтальная подвеска
Пациенты с недостаточной (4 мм) или отсутствующей функцией леватора подвергаются этому методу лечения. В качестве строп могут использоваться различные аутогенные и аллогенные материалы. Использовались лоскуты лобной мышцы и латеральной фасции, консервированная латеральная фасция (из банка тканей), аутологичная височная фасция, силикон, аллодерм и швы Gore-Tex. Было установлено, что наиболее успешный результат операции достигается при использовании аутогенной фасции. Леватор соединяет веко и бровь, и когда бровь приподнимается, глаз открывается. После операции пациенты могут несколько месяцев не смыкать веки во время сна. В течение этого времени необходимо использовать значительное количество смазки.
Наибольший косметический результат у пациентов с односторонним тяжелым блефароптозом достигается при двусторонней лобной пластике. Однако убедить пациента и членов его семьи в необходимости операции на здоровой мышце элеватора контралатеральной стороны часто бывает непросто.
Хирургический метод восстановления блефароптоза нижней челюсти у пациентов с синдромом Маркуса Ганна является спорным. В зависимости от степени птоза и функции леваторов, восстановление блефароптоза само по себе (с помощью выдвижения леваторов или фронтоназального слинга) может быть адекватным, если западение челюсти незначительное. При сильном западении челюсти может потребоваться экстирпация мышцы-лифтера и имплантация лобного слинга.
Отслеживание Блефароптоза
Операция по удалению блефароптоза обычно проводится амбулаторно. Чтобы уменьшить отек и синяки, прикладывайте холодные компрессы к глазам на 20 минут каждые 1-2 часа в течение 2-3 дней. Пациентам назначается местная антибиотическая мазь (со стероидом или без) для нанесения на место разреза и глаз дважды в день в течение 5-7 дней. Избыточное смазывание необходимо пациентам, у которых ожидается хирургический лагофтальм. После операции пациентов часто осматривают через одну-две недели. Пациенты оцениваются на предмет чрезмерной или недостаточной коррекции, инфекции, образования гранулемы, кератопатии и других глазных заболеваний. Пациенты с амблиопией должны продолжать лечение.
Осложнения Блефароптоза
Амблиопия из-за недостаточного или нелеченного астигматизма может быть следствием врожденного птоза. Лобные головные боли и ограничение поля зрения являются следствием приобретенного блефароптоза. Значительное психосоциальное воздействие блефароптоза может привести к плохой успеваемости в школе и на работе.
Кровотечение, инфекция, отек, недостаточная или чрезмерная коррекция птоза, асимметрия век, образование гранулемы, ощущение инородного тела в роговице и экспозиционная кератопатия могут осложнить хирургическую коррекцию блефароптоза. Большинство из этих проблем относительно легко устранимы при раннем выявлении и соответствующем лечении.
Прогноз при Блефароптозе
Имеющиеся медикаментозные и хирургические методы лечения блефароптоза обычно дают положительные результаты. Со временем нередки рецидивы. В результате может потребоваться несколько операций, особенно в случаях врожденного птоза.
Заключение
Пациенты, обращающиеся к окулопластическим хирургам, часто страдают блефароптозом верхнего века. Хотя существует множество различных типов птоза, простой врожденный птоз у молодых пациентов и старческий птоз у взрослых являются двумя наиболее распространенными клиническими проявлениями. Очень важно при обследовании пациента отличить их от других, менее распространенных типов птоза, таких как неврогенный, миогенный и посттравматический. Эти последние состояния могут потребовать особых терапевтических подходов. Хирургия обычно является эффективным способом лечения птоза.


